身体は以下の順番に内分泌の影響を受ける。
そして内分泌器官の情報は、上位の視床下部へ伝わり、視床下部からの伝令を制御する(これをフィードバック機構と呼ぶ)。
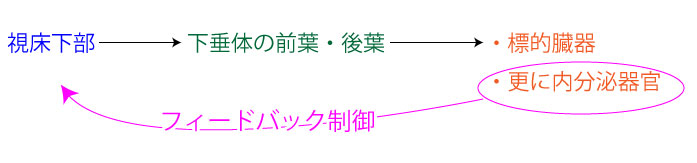
ここから先は、主要な内分泌の特徴(+代謝異常)を解説していく。
下垂体前葉について
下垂体前葉から分泌されるホルモンには以下が挙げられる。
- GH(成長ホルモン)
- ACTH(副腎皮質刺激ホルモン)
- TSH(甲状腺刺激ホルモン)
※その他、性腺刺激ホルモン(プロラクチン)、性腺刺激ホルモンが分泌
下垂後葉から分泌されるホルモンには以下が挙げられる。
- ADH(バゾプレッシン=抗利尿ホルモン)
※その他、オキシトシンが分泌
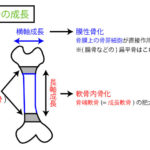
GH(成長ホルモン)
成長ホルモンは骨端部が標的になる。
成長ホルモンは、過剰・欠乏により以下が生じる。
過剰
生下時から過剰⇒巨人症
成人後から過剰⇒末端肥大症
欠乏
生下時から欠乏⇒小人症
※成人になって成長ホルモンが低下するのは何ら不思議ではない(なので成人になって身長が伸びることは無い)
ACTH(副腎皮質刺激ホルモン)
ACTHは、副腎皮質からのコルチゾール分泌を促進する作用がある。
※副腎皮質はアルドステロンも分泌(後述)するが、ここではコルチゾールにフォーカス。
ACTHは、過剰・欠乏により以下が生じる。
過剰
生下時から過剰⇒クッシング病(ACTHの過剰分泌)
成人後から過剰⇒クッシング症候群(副腎皮質ホルモンの過剰)
欠乏
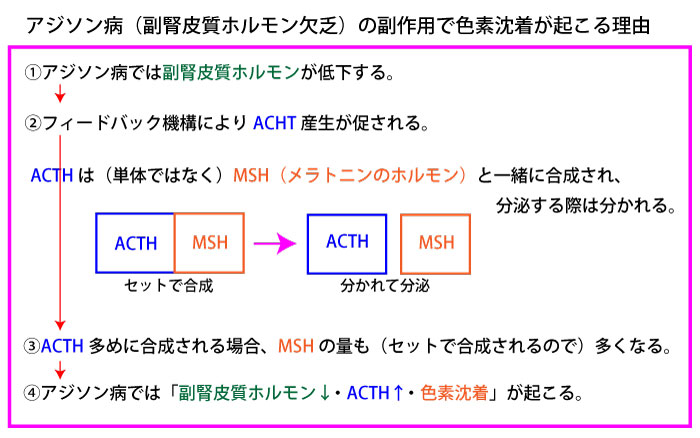
アジソン病(副腎皮質ホルモンの欠乏)
※ACTH欠乏ではない(ACTHは高値となる)。
ちなみに、アジソン病では「副腎皮質ホルモン↓・ACTH↑・色素沈着」が特徴だが、色素沈着が生じる機序は以下の通り。
「ステロイドホルモンという用語」の整理
ステロイドホルモンは、抗炎症薬(糖質コルチコイド)のイメージが強い。従って「ステロイド=糖質コルチコイド」と勘違いしやすいが、それは違う。
他の副腎皮質ホルモンである「電解質コルチコイド(アルドステロン)やアンドロゲン(男性ホルモン)も含まれる。
更には、(副腎皮質ホルモンだけでなく)女性ホルモン(エストロゲン・黄体ホルモン)も含まれる。
従って、ステロイドホルモンは以下の総称となる。
副腎皮質ホルモン
アルドステロン(電解質コルチコイド)
糖質コルチコイド
アンドロゲン(男性ホルモン)
性ホルモン
エストロゲン
黄体ホルモン他
~参照:ウィキペディア~
TSH(甲状腺刺激ホルモン)
TSH(甲状腺刺激ホルモン)は、甲状腺ホルモン(サイロキシンT3・4)の分泌を促進する。
過剰
バセドウ病(代謝亢進状態・発汗過多・頻脈⇒女性に多い)
欠乏
生下時から不足⇒クレチン病(身体発達が遅く背が低い⇒小人症と同じ、精神発達遅滞⇒クレチン病の特徴)
成人後から不足⇒粘液水腫・橋本病など
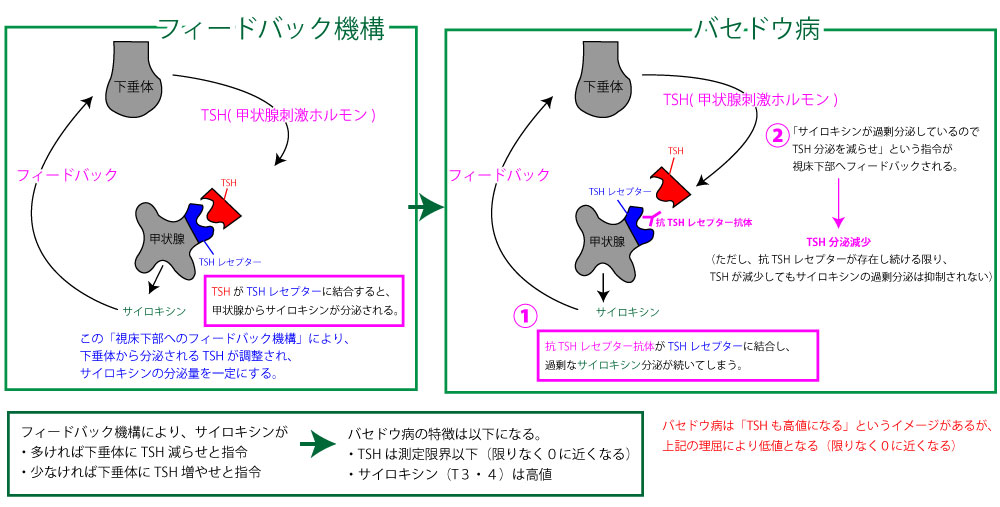
抗TSH抗体は特殊で、レセプターに結合すると(抑制ではなく)サイロキシン分泌を過剰させる特徴を持っている。
従って、サイロキシンは過剰分泌される一方で、フィードバック機構により下垂体から分泌されるTSHホルモンは低下する。
何となくバセドウ病はTSHホルモン・サイロキシンともに過剰分泌となるイメージだが、それは間違い。
バセドウ病では以下になる。
- 甲状腺刺激ホルモンは限りなく0に近くなる。
- 甲状腺ホルモンは過剰分泌する。
水とナトリウムの調整
「水とナトリウムの調整」は以下が担っている。
- バゾプレッシン(腎集合管で 、水の再吸収を促進)
- アルドステロン(遠位尿細管で、Naの再吸収促進)
糸球体で濾過された後、近位尿細管とヘンレループでほとんどの水・Na再吸収を行う。
その後、アルドステロンとバゾプレッシンで調整する。
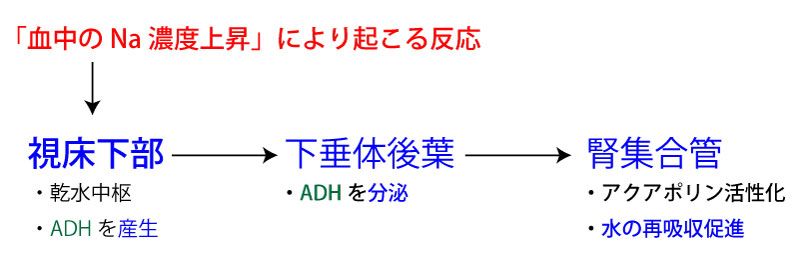
ADH(バゾプレッシン・抗利尿ホルモン)
視床下部には、退役浸透圧の変化を捉える受容器があり、体液浸透圧の上昇に反応してADH(バゾプレッシン・抗利尿ホルモン)を産生。
↓
下垂体後葉からADHを分泌。
バゾプレッシンは、欠乏・過剰により以下が生じる。
欠乏
尿崩症
口渇感がある際には、飲水すれば良い。
中枢性尿崩症では脱水が起こる。
過剰
SIADH(=抗利尿ホルモン非適合症候群)で、水の再吸収過剰⇒低ナトリウム血症となる(原因として肺小細胞などが挙げられる)
SIADHは水を過剰に再吸収した結果、以下の所見が得られる。
- 低Na血症(意識障害)
- 尿酸濃度↓
- ブドウ糖濃度維持
- K濃度維持
したがって
「水不足(=高Naの濃度)での意識障害(=脱水)」もあるし
「水過剰(=低Na濃度)での意識障害(これも脱水と表現する)」もある。
※前者を高張性脱水、後者を低張性脱水と呼ぶ。
アルドステロン(別名:電解質コルチコイド)
アルドステロンは副腎皮質から分泌される。
主に腎臓の遠位尿細管でナトリウムの再吸収促進させる作用がある。
アルドステロンは、過剰・欠乏により以下が生じる。
過剰
高アルドステロン・高ナトリウム血症・高血圧
不足
高カリウム血症(カリウムは、ナトリウムと交換で排泄するトレードオフな関係)
ナトリウムとカリウムはトレードオフな関係なので以下になる。
- Na↑だと、K↓
- Na↓だと、K↑
また「Kを多めに排泄する機能」がある一方で、「Naを多めに排泄する機能」は存在しない(Naを再吸収する機能のみ備わっている)
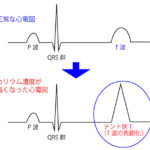
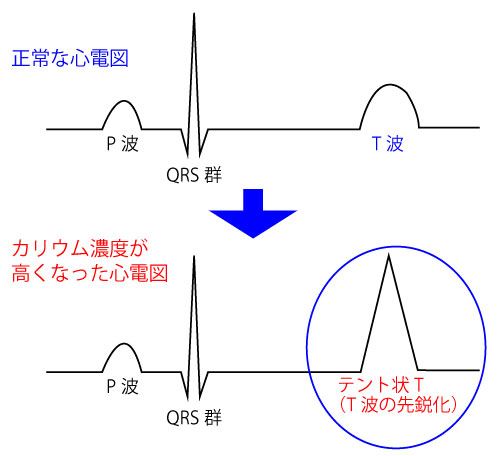
血液中の「カリウム」濃度が高値になると、まず心電図の(P・R波ではなく)T波が先鋭化(テント状T)し、その後さらに高値になると、心室細動、心停止へと至る。
用語生理:NaとNa+(ナトリウムとナトリウムイオン)の違い
食塩を便宜上Naと表現してしまうことがあるが、実際には「塩化ナトリウム(NaCl)」である。そしてNaClは水に溶けると「Na+(ナトリウムイオン)」と「Cl-(クロールイオン)」になる。
なので塩を表現したいなら(Naではなく)NaClが正しく、NaとNa+は異なる点も注意しよう。
※このサイトでは、そこまで考えずにNaとNa+が混在している点に注意してほしい。
カルシウム調整
カルシウム調整には主に以下が関与している。
- 副甲状腺(PTH・パラソルモン)
- ビタミンD
- 甲状腺(カルシトニン)
- 腎臓
カルシウムとリン酸がセットになって調整される(カルシウム↑ならリン酸↓、カルシウム↓ならリン酸↑とトレードオフな関係)。
副甲状腺ホルモン(PTH)分泌により、骨からCa放出し、血中カルシウム濃度↑。
ビタミンDは腎臓で活性化され、Ca吸収促進の役割がある。
血中カルシウム濃度に異常が生じると以下になる。
高値
- 原発性副甲状腺機能亢進症
- ビタミンD過剰症
- サルコイドーシス(ビタミンD様物質産生し、肉芽種形成)
- 成人T細胞白血病(PTH様物質の産生)
- 扁平上皮癌の一種(PTH様物質の産生)
- 多発性骨髄腫・癌の骨転移(骨が壊れるのでカルシウム濃度↑)
低値
- 副甲状腺機能低下症
- ビタミンD不足
- 腎不全(ビタミンD活性化不良)
- カルシウム濃度低下は神経伝達著しく難しくなりテタニー(痙攣)が生じる。
筋肉活動や血液凝固に必須のカルシウム濃度が下がると、副甲状腺かパラソルモンが分泌し、骨を溶かして血清カルシウム濃度を上昇させる(「骨を溶かす」というのは(骨密度の低下など)負のイメージを持つかもしれないが、筋活動に重要で意味のある作用と言える)。
代謝異常で生じる疾患として骨粗鬆症が挙げられる。
カルシウム代謝に関しては、整形外科記事でも解説しているので、詳しく知りたい方はそちらを参考にしてみてほしい。
血糖の調整
血糖の調整には以下が関与している。
- インスリン(細胞へのグルコース取り込み・同化作用・エネルギー貯蔵⇒結果、血糖↑)
- グルカゴン(血糖↓)
- アドレナリン・ノルアドレナリン(血糖↑)
代謝異常で生じる疾患としては糖尿病が挙げられる。
補足
クッシング症候群は高血糖をきたす(副腎皮質ステロイドである糖質コルチコイドが慢性的に過剰になり発症する病態で、糖質コルチコイドの作用により血糖が上昇する)。
原発性副甲状腺機能亢進症は「高カルシウム血症・低リン血症」をきたす。
アジソン病では「低血糖・低ナトリウム血症・高カリウム血症」をきたす。
関連問題⇒『高血糖をきたす疾患はどれか』