この記事では、肝・胆・膵疾患について解説している。
肝臓について
肝臓は様々な代謝を行う「化学工場」である。
※ここで、糖・脂質・たんぱく質代謝が行われる。
そして肝臓が特に重要な役割を担っているのが「アンモニアの解毒作用」である。
アンモニアの解毒は、肝臓でしか行われることが出来ないためメチャクチャ重要。肝臓が壊れると(尿素に解毒できず)高アンモニア血症となり、毒が全身に回ってしまう。
黄疸
黄疸たんぱく質(ヘモグロビンが最も多い)
↓分解
ヘム+グロビン⇒アミノ酸
↓
ビリルビン(黄疸の原因物質)
ビリルビンの流れ
ビリルビンの流れは以下の通り。
- 赤血球を脾臓で、鉄とビリルビンに分解。この産物が間接ビリルビン(脂溶性)。
- 間接ビリルビンが肝臓で、グルクロン酸包合を受けて、直接ビリルビンに合成される。
- 肝臓から胆嚢管を通り、胆嚢で濃縮され、総胆管を通って(オッディの括約筋が弛緩することで)腸管へ排泄される。
- 直接ビリルビンは、腸内細菌により、ウロビリノゲンとなる。
- 最後に、糞尿として排泄される。
黄疸の種類
黄疸は、「肝臓の前」・「肝臓自体」・「肝臓の後」のどれで生じているかで分類できる。
具体的には以下の通り。
肝前性黄疸:
溶血性黄疸、シャント高ビリルビン血症
肝性黄疸:
肝細胞に原因(肝炎・肝硬変)
ジルベール症候群(Gilbert病)(取り込み障害)
Crigler-Najjar症候群(抱合障害)
Dubin-Johnson症候群(排泄障害)
肝後性黄疸:
肝毛細血管系以降の胆管系障害(腫瘍・胆石)
急性肝炎
急性肝炎は、急激な肝障害(黄疸)を指す。
ウィルス性感染症の各%は以下の通り(2005)。
- HAV(40~50%)
- HBV(20~30%)
- HCV(数~15%)
- その他
ウィルス性肝炎の種類と特徴
| A型 | B型 | C型 | D型 | E型 | |
| RNA | DNA | RNA | RNA | RNA | |
| 感染経路 | 経口 |
血液 性交 |
血液 | 血液 | 経口 |
| 潜伏期間 | ~30日 | 1~3カ月 | 30~60日 | 1~3カ月 | 2~6週 |
| 劇症化 | あり(高齢者) | あり | まれ | あり | あり |
| 慢性化 | なし | あり | あり | あり | なし |
| キャリア率 | 0% | 1~2% | 1~2% | まれ | 0% |
| 予防 |
免疫グロブリン HAワクチン |
HBs免疫グロブリン HBワクチン |
なし | HBワクチン | なし |
B・C・Dは第5種感染症であり報告義務がある。
以下の記事では、A・B・C・D・E肝炎の特徴の分かりやすい覚え方を解説している。
急性肝炎の経過
感染⇒潜伏期⇒前駆期(風邪・インフルエンザ様症状)⇒黄疸期(黄疸・皮膚酔掻痒感、脾臓腫大)⇒回復期
A型肝炎
A型肝炎の特徴は以下の通り。
- 水系感染で、「主に牡蠣による食中毒(下痢)」が特徴的。
- 予後は良好。
- ただし、劇症肝炎を引き起こすことがある。
劇症肝炎は「急激な肝機能低下・肝萎縮」を認める疾患で、肝性脳症(意識障害)を稀にみる。致死率は70~80%と高い。ウイルス肝炎・薬物肝炎でも劇症肝炎を引き起こす可能性がある。
A型肝炎ウィルス(HAV)の抗体検査
HA抗体:IgG・IgM・IgAを含むが、主体はIgG(HAV感染の既往を示す)。
感染防御抗体でもある。
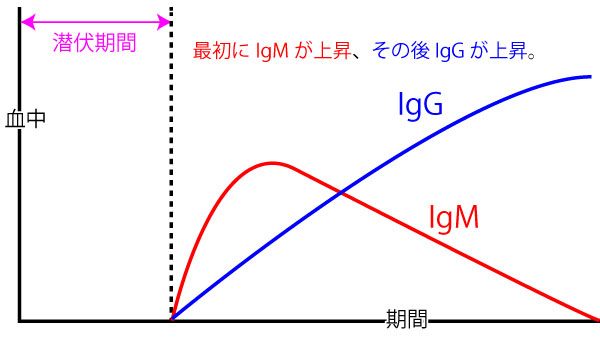
IgM・HA抗体:
この抗体は感染後最初に反対する抗体。
急性肝炎の型別診断に用いられる。
すなわち、この抗体が陽性であれば、A型肝炎の確定診断。
どのウイルスでも、まずはIgMが上昇してから、時間差でIgGが上昇する。従って以下の解釈が出来る。
IgMの数値が高い⇒今現在、感染している。
IgGの数値が高い⇒感染の既往がある。
B型肝炎
B型肝炎は90%治るが、残りは慢性化する。
B型肝炎のポイントは「血液感染・性交感染・母親からの垂直感染」である。
※母親からの垂直感染でキャリアになることも。
C型肝炎
C型肝炎は、治療しないと10~30年後に肝硬変・肝臓がんに移行しやすい。
肝臓がん発症の70~80%はC型肝炎ウイルスによる慢性肝炎・肝硬変に起因する。
C型肝炎ウイルスが排除されて治癒しても、HCV抗体は直ぐ陰性とはならない。
キャリアで無症候な場合、検査を2~3か月毎に受けるのが望ましい。
治療薬
C型肝炎の薬としては、インターフェロンが用いられる。
※インターフェロンとリバビリンの併用療法がHCVの慢性肝炎活動期に有効。
※リバビリンは胎児・精子に影響を与えるので妊娠中、及び治療後6カ月は避妊すべき。
インターフェロンは非常に強力な薬であるが、副作用の問題があり、具体的には以下の通り。
上記で、特に「うつ病で自殺する人がいる点」には注意が必要。
ウイルス肝炎以外の肝障害
ウイルス性肝炎以外の肝炎として「薬物性肝障害」「アルコール性肝障害」がある。
薬物性肝障害
- 薬物による肝障害には中毒性とアレルギー性がある。
- 薬物性肝障害は通常4週間(約1カ月)以内に発症する。
アルコール性肝障害
- アルコール肝炎は長期(5年以上)、大量(一日3合以上)の飲酒癖で発症する。
- 女性は上記の半分量・年限でも発症することがある。
- アルコール性肝炎の成因は代謝産物のアセトアルデヒドの毒性によると考えられている。
- γ-GDPの上昇が特徴的。
- アルコール性肝炎から肝硬変へ移行し、門脈圧亢進が顕著で大出血を起こすこともある。
- アルコール肝障害と思われていた中には、C型肝炎が多く存在した。
肝硬変
肝硬変では、門脈圧亢進⇒食道静脈瘤・メズサ頭が特徴。
※肝硬変の途中の段階を「肝線維症」と呼ぶ。
定義
何らかの原因で肝細胞が壊死を起こし細胞数が減少し、その補修の際に線維化と再生が起こる。線維化により結節が形成され、元の肝の構造(グリソン鞘を含む小葉構造)とは異なる偽小葉が形成される。これが肝全体にびまん性に広がった状態を肝硬変と呼ぶ。また、肝硬変に至るまでの途中を肝線維症とよぶ。
原因
要するに「肝細胞が壊死したら肝硬変になる」ので、以下のようにメチャクチャ多くの原因が挙げられる。
病態
病態は、小葉構造の破壊による偽小葉の形成であり、その結果以下が生じる。
代謝低下
- アルブミンの産生低下⇒浮腫
- 糖代謝の低下⇒糖尿病
- アンモニアの解毒低下⇒高アンモニア血症
- 女性ホルモンの分解低下⇒女性化乳房
血管系異常(門脈系のうっ血)⇒門脈圧亢進(脾腫・食道静脈瘤・痔など)
胆道系異常(胆汁のうっ滞)⇒黄疸
その他、ばち指・手掌紅斑も特徴的。
ゼングスターケン・ブレイクモア・チューブ
ゼングスターケン・ブレイクモア・チューブ(胃内バルーンと食道バルーンを空気で膨らませ、食道静脈瘤を圧迫止血するのに使われる道具)である。
食道静脈瘤は門脈圧亢進に伴い、側副血行路である食道粘膜下の血管が拡張したものである。出血をしないかぎりは無症状であるが、破裂すると大嘔吐の原因になり、上部消化管内視鏡検査で確認する。嘔吐の予兆として少量の下血(黒色便)が先行することもある。応急的にはゼングスターケン・ブレイクモア・チューブを挿入する。
治療
- 保存的
- 肝臓移植
肝癌
原発性(肝細胞癌90%、胆管細胞癌10%)
死亡者数:33000/年
- 男:女=2:1
- 70~80%がC型肝炎(←C型肝炎からが多い)
- 10%がB型肝炎
治療
- 外科的切除
- ラジオ波焼灼術をはじめとする局所療法
- 肝動脈塞栓術
- 動注化学療法
- 陽子線・重粒子線
- 肝移植
脂肪肝
脂肪肝は、最も頻度の高い肝臓疾患である。
肥満・糖尿病・高脂血症との関連性が高い。
※現代では、栄養過多による脂肪肝が多い。
※果物が好きな女性にも脂肪肝が多い。
肝硬変へ移行する可能性あり。
治療としては、運動・食事療法。
胆道疾患
胆道疾患としては以下などが挙げられる。
- 胆のう胆石症
- 総胆管胆石症
- 胆道感染症(胆のう炎)
- 胆のう腫瘍
- 胆道癌
胆嚢炎
症状
季肋部痛(右脇腹の痛み)、寒気、震え、発熱、心窩部痛、吐き気(嘔吐を伴うことあり)
また、嘔吐におって胆道内圧が低下すると一時的に腹痛が軽減することもある。
検査
- 白血球↑・赤沈↑・CRP↑
- AST(GOT),ALT(GPT),γ-GTPビリルビン⇒軽度~中等度↑
- 胆石合併が多い
治療
- 頻度大の時⇒手術(最近は、1週間入院で済むので、さっさと手術してしまうことが増えている)。
- 食事(絶食、脂肪食↓)
- 薬物(抗菌剤・鎮痛剤・利胆剤)
胆石
胆石の成分はコレステロールとビリルビン。
胆石に詰まると疝痛発作。
症状は突発的激痛、悪寒戦慄。時に黄疸。
検査は超音波・CT・直接ビリルビン↑・ALP↑。
胆のうがん・総胆管ががん
胆のうがん
- 胆石の合併多い。
- 男性8位・女性7位。
- 胆石症状によるものが多い。
- 右季肋部痛、黄疸、悪心、嘔吐、食欲減少。
総胆管癌
- 閉塞性黄疸
- 手術で根治(転移・浸潤がない場合)。
- 保存(胆道ドレーン)
膵炎
膵炎について、急性と慢性について解説していく。
急性膵炎
急性膵炎は、膵液による自己消化による悪循環で生じる。
症状
上腹部痛・悪心・嘔吐
敗血症合併では重症(死亡率30%)
検査
血中アミラーゼ・リパーゼの上昇(これが貴重な診断材料)
原因
胆石・乳頭部病変・十二指腸狭窄・アルコール(一番多い)・副甲状腺機能亢進症・高脂血症・腹部外傷・耳下腺炎。
予後
一般には予後不良(絶食・補液・鎮痛剤)
慢性膵炎
慢性膵炎では、炎症による膵臓の線維化と膵臓実質の破壊が進む。
外分泌障害と内分泌障害(例えば二次性糖尿病)で生じる。
膵癌
死亡者数は男性5位・女性6位。
転移なし5年40%、転移あり3年10%。
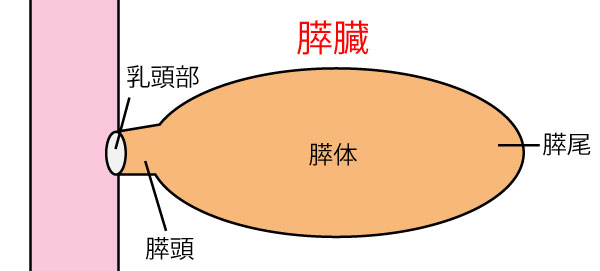
膵臓の膵頭部・腹部・尾部に好発。
膵頭部癌
症状として黄疸を認める(直接ビリルビン)
その他
症状が少ないため発見が遅れる)。
超音波診断が有効。
その他CT・MRIが検査手段。
症状が出ないので非常にまずい!
膵頭部まで癌が進行しないと症状が出えない。従って超音波・CTなどによる早期発見が重要となる。