この記事では退行変性について解説していく。
※退行変性とは「細胞組織の機能が低下した状態」を指す。
萎縮
生理的萎縮
老人性・胸腺・分娩後の子宮
胸腺は思春期まで活発であり「Tリンパ球(細胞性免疫)の教育」という役目がある。この役割により、子供の体に免疫力が付く。そして成人になると役割を終え萎縮する。
圧迫性萎縮
動脈瘤・腫瘍による。
廃用性萎縮
「長期臥床による筋肉の萎縮」が該当。
神経性萎縮
神経切断による
内分泌性萎縮
シーハン病:分娩時の大量出血で下垂体(特に前葉)の壊死・機能低下。
シモンズ病:下垂体の血管障害・炎症・腫瘍。特に前葉の機能低下。
褐色萎縮
過酸化脂肪(リポフスチン)の沈着による。心筋・肝細胞に認められる。
過酸化は「ずっと酸素を使っている状態」なため、活性酵素が多い。
変性
変性とは「細胞の代謝異常」を指す。
混濁腫脹
細胞内の水分代謝異常本来透明だが、過剰な水がミトコンドリアに蓄積した状態。
空胞変性
細胞質に空胞(水が貯まった部分)
硝子滴変性(しょうしてき変性)
腎の尿細管上皮にタンパク質が沈着
角化(角質変性)
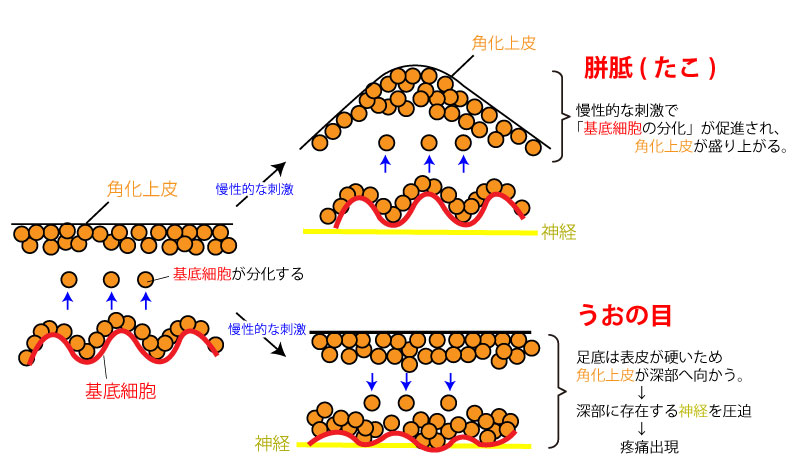
硝子化(硝子様)
修復のために増殖した結合組織の構造が均一化⇒心筋梗塞後・瘢痕組織など
アミロイドーシス
アミロイドーシスとはアミロイド(線維状の糖タンパク)が蓄積した状態を指す。
透析アミロイドーシス
骨・軟骨・骨膜にβ2ミクログロブリンを前駆物質とするアミロイド線維が沈着。
症状:手根管症候群など。
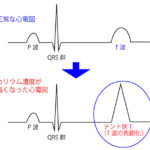
ビリルビンの沈着
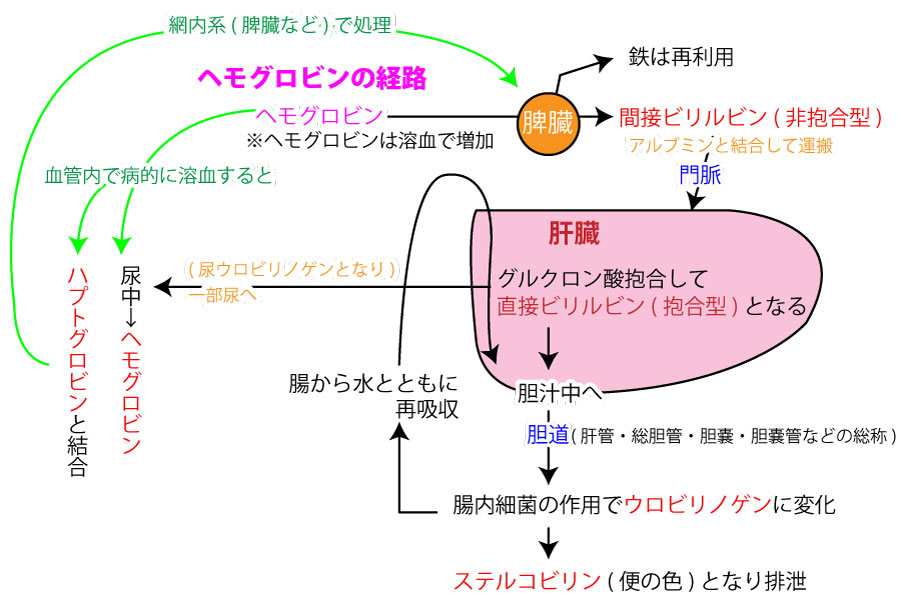
- 胆道閉塞
- 溶血(溶血性貧血・血液型不適合輸血など)
- 肝炎など肝性細胞性(肝内胆管の閉塞なので①と類似する)
- 間接ビリルビン⇒水に溶けない
- 直接ビリルビン⇒水に溶ける
- ウロビリノゲン⇒水にとてもよく溶ける
| 血中ビリルビン | 尿ビリルビン | 尿ウロビリノゲン | 便の性状 | |
| 閉塞性黄疸 | 直+(逆流による) | 直+ | - | 色が薄くなる |
| 溶血性黄疸 | 間+(増えるから) | - | +~+++ | 色が濃くなる |
尿ビリルビンとは「赤血球中のヘモグロビンが壊れてできる色素ビリルビンが、尿中に出現したもの」を指す。
※ビリルビンのことを胆汁色素とも呼び、胆汁や便の色はビリルビンの色。
尿ウロビリノゲンとは「ビリルビンが腸で細菌によって分解されてできたウロビリノゲンが、尿中に出現したもの」を指す。
溶血性黄疸では尿中ビリルビンは上昇しない(腸内細菌によってウロビリノゲンに変化し排尿される)。
閉塞性黄疸では尿中ビリルビンは上昇する(閉塞のため腸内細菌の影響を受けない。したがってウロビリノゲンに変化せず、ビリルビンのまま排尿される)。
体質性黄疸としては以下がある。
- ドゥビンジョンソン :直接ビリルビンの排泄障害(直)
- ローター型 :直接ビリルビンの排泄障害(直)
- ジルベール病 :間接ビリルビンの肝への取り込み障害(間)
- クリグラ・ナジャール:抱合障害(間)
脂肪代謝
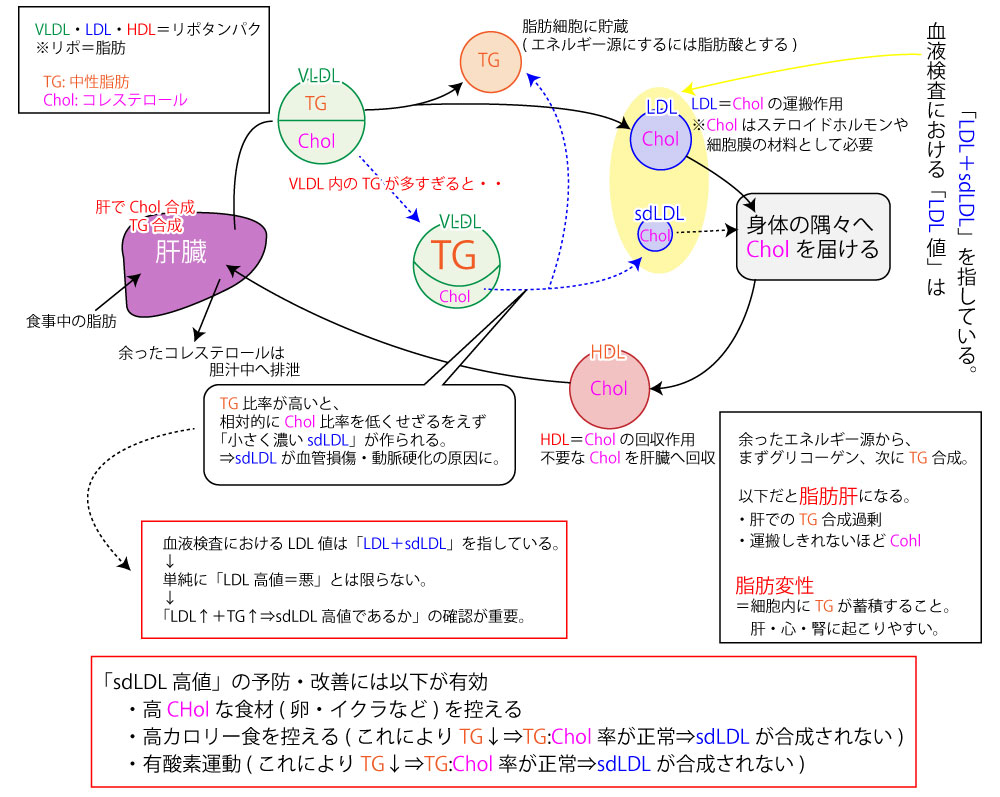
コレステロールはイクラ・卵に多く含まれていると言われているが、肝臓で作られるコレステロールの比率も多い。
そして、肝臓で作られたコレステロールは組織に絶対必要なものであり、必ず血中に運ぶ必要がある。
一方で中性脂肪は「エネルギー源として貯蔵されるだけの役割」であり、エネルギーとして使用したいなら脂肪酸に変換する必要がある。
適度なHDL↑は動脈硬化予防に役立つ。
ただし、HDLであっても多すぎると「肝臓が栄養素を処理できていない」ということなので問題である。
SdLDL(small dense)LDLコレステロール↑
超悪玉コレステロール増大を予防するには以下が重要になる。
- 高コレステロール食材に注意する
- 高カロリーにならないように注意する(中性脂肪増大の予防)
- 運動(目的は中性脂肪↓によるsdLDLコレステロール↓)
関連記事⇒『(外部リンク)真の悪役!超悪玉コレステロールについて』
尿酸の代謝
尿酸高値の疾患で得有名なのは「痛風」だが、それ以外にも以下などが存在する。
※各々は、尿酸が増える機序が全く異なる。
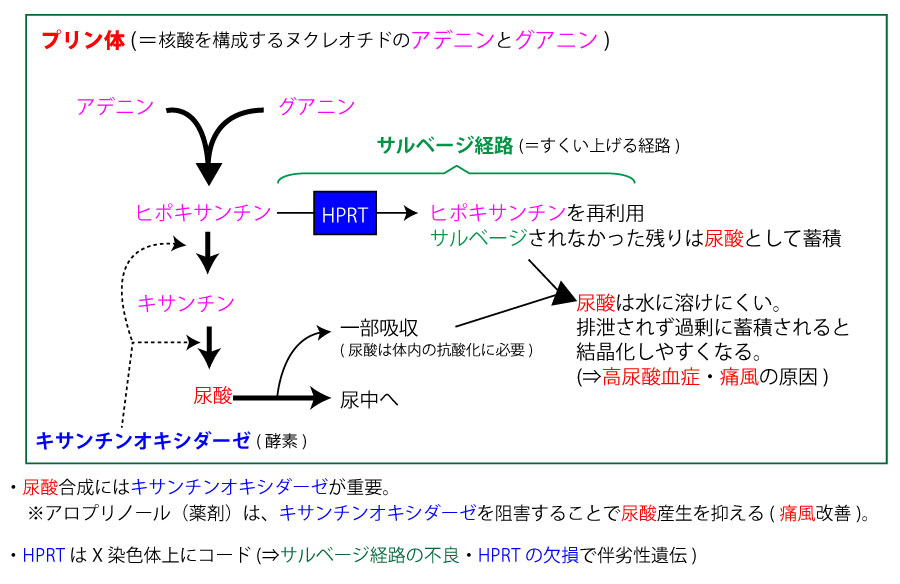
尿酸が増える病態
- サルベージ経路が不良⇒レッシュナハイン症候群(伴劣性遺伝)
- HPRTが欠如 ⇒同上
- 尿中への排泄不良 ⇒腎不全:腎への血流低下(腎前性)やろ過機能障害(腎性)など。
- 大量の尿酸合成 ⇒核酸(プリン体)の多い食物摂取・体内でDNA過多(白血病・多血病)
尿酸が低値となる病態
- 尿酸を作れない ⇒キサチン尿症
- 尿酸の再吸収不良⇒尿細管障害・ファンコン症候群
- 水分が多くなり希釈⇒SIADH(水が多いので相対的に尿酸薄まる)
結石
結石は「胆石」と「尿路結石」に分類される。
胆石
胆石は「胆汁酸・コレステロール・リン脂質のバランスの崩れにより生じた結石」を指す。
症状は黄疸・腹痛。
尿路結石
尿路結石とは「腎(腎盂)・尿管に形成される結石」を指す。
結石の材料はリン酸・尿酸・シュウ酸など。
症状は疝痛・血尿。
(尿管を通り過ぎ)膀胱にまで落ちれば疼痛消失する。
※以降の尿道は(尿管に比べて)太くカテーテルも入る程なので閉塞されることは無い。
フィブリノイド変性
フィブリノイド変性は「血管・結合組織にフィブリンを主体とする種々の血漿成分が出て形成される変性」を指す。
フィブリノイド変性は膠原病に特徴的な所見である。
フィブリノイド変性は、類線維素変性である。
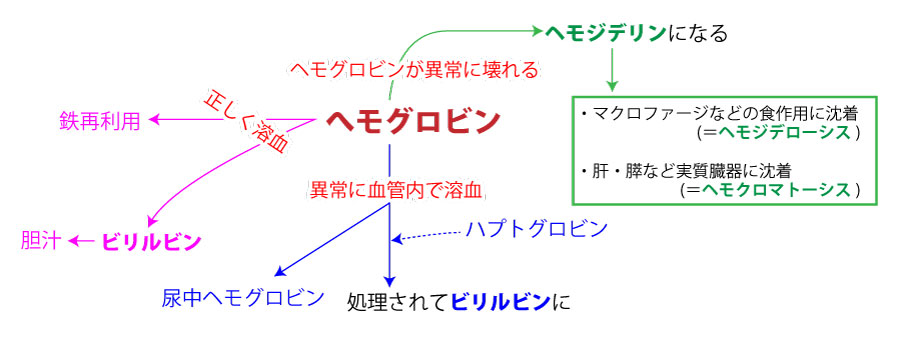
へモジデローシスとヘモクロマトーシス
ヘモグロビンが異常に壊れ、ヘモジデリンとなる。
ヘモジデリンとは「へモグロビンに含まれる鉄の毒素を下げるためタンパクで包んだもの」を指す。
ヘモジデリンが細胞・組織に沈着したものがへモジデローシス・ヘモクロマトーシスである。
- へモジデローシス :マクロファージなど食細胞に沈着(色が黒くなるだけ)
- ヘモクロマトーシス:肝・膵など実質臓器に沈着(肝炎・膵炎が生じる)
壊死・ネクローシス
壊死・ネクローシスとは「細胞が外力で(突然)物理的・化学的に、また生物学的に、またO2不足で細胞膜が壊れてしまう現象」を指す。
種類
- 凝固:心筋梗塞など
- 融解:膵炎・脳軟化症
- 壊疽(=脱疽)
- ミイラ化
壊疽とは:
組織が死んで黒色に変色した状態(細菌感染を伴うと膿などが見られる)。
アポトーシス
アポトーシスは「プログラムされた細胞死」とも呼ばれ、キーワードは以下になる。
- エネルギーを使って、
- 周囲に炎症を起こさずに、
- 不要な、または傷ついた
- 細胞を排泄する機能。
「自分を攻撃する免疫グロブリン産生のBリンパ球」が残ると、自己免疫疾患の原因に。
血液型でアポトーシスを解説
血液型が
- A型のヒトは抗B抗体を持つ
- B型のヒトは抗A抗体を持つ
- O型のヒトは抵A・B抗体を持つ
- AB型のヒトは持たない
上記から、例えばO型は輸血が「し易いが、貰いにくい血液型」と言える。
| 血液型 | 持っている血液型抗原 | もっている抗体 |
| A | A抗原 |
抗B抗体 |
| B | B抗原 | 抗A抗体 |
| C | なし | 抗A抗体と抗B抗体の両方 |
| AB | A抗原とB抗原の両方 | なし |
抗体と抗原で起こること
「抗体」というのは特定の抗原に対して攻撃する役割を果す。
通常は例えばウイルスなどの病原体が体内に入ってきたときに作られて、その病原体を攻撃することで病気になることを防ぎます。免疫といわれる。
しかし、上の表で示した血液型に対する「抗体」は、なぜか生まれつき持っている。
つまり、今まで一度も体に入ってきたことがないのにも関わらず、「抗体」が作られているのだ。
そのため、血液型を合わせないで、たとえばA型の人にB型の赤血球が入ると、持っている抗体がその赤血球を攻撃してしまうことになる。
そして体の中で大量の赤血球が壊されて大変なことになる。
これが輸血をするときに血液型を合わせなければならない理由と言える。
O型は異型適合血
実は、血液型が違っても抗体が攻撃しない組み合わせがある。
たとえば、A型の人にO型の輸血をしたらどうだろう。
A型の人は抗B抗体を持っているが、O型赤血球にはB抗原は無いため、抗B抗体による攻撃は受けない。ということは、輸血しても問題はないことになる。
このように、“型は違うけれど問題はない血液”のことを「異型適合血」と呼ぶ。
前述したように、輸血の時は型を合わせるのが大原則だが、たとえば大出血をして大量に血液が必要となり、一致した血液型では足りない、というような緊急事態の時はこの「異型適合血」で輸血を行う場合もある。
アポトーシス機構
DNAが損傷した場合
- 放射線などでDNAが損傷した際、以下が起こる。
- ATM(ガン抑制遺伝子の一種)が活性化
- ATMによりP53(ガン抑制遺伝子の代表)の活性化(⇒リン酸化で安定し、ガン抑制電子として機能する)
- 1)DNA損傷が小さい場合⇒細胞分裂速度を遅延させることでDNA損傷を修復する
2)DNA損傷が大きい場合⇒アポトーシス実行経路が活性化⇒DNA切断酵素の活性化が起こる⇒修復困難なのでアポトーシスが起こる
DNAが損傷していない場合
- 不要となった細胞はFasを見せるようになる。
- Fasを見せることでFashがくっ付く。
- デスドメインからデスシグナルが出る。
- DAN損傷が無くても(不要な細胞だと判断された場合)アポトーシス出来る。
P53について
癌の多くの症例でP53が変異している(=ガン抑制機能を持たない)